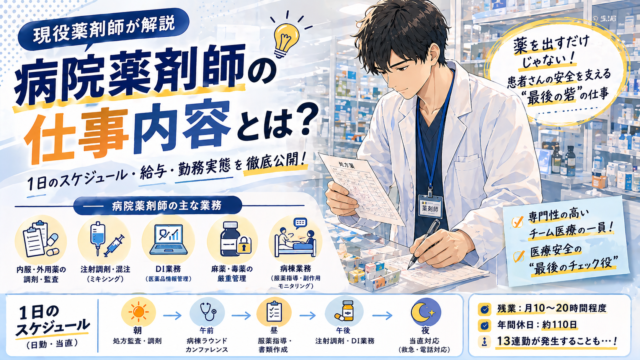
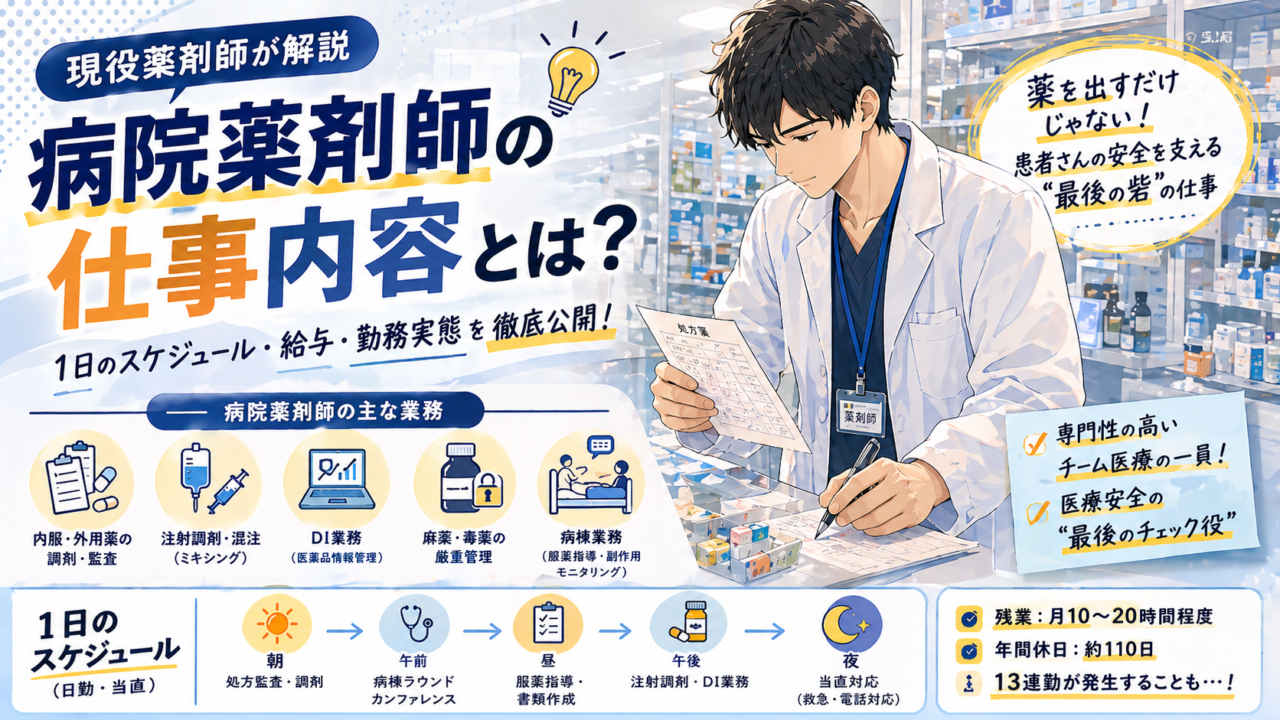
「病院薬剤師って院内で何をしているの?」——調剤室にこもるイメージを持たれがちですが、その最前線は病棟です。医師・看護師と協働し、医療の安全性と有効性を高める薬剤師の役割は想像以上に多岐にわたります。
📋 この記事でわかること
- 病棟薬剤業務実施加算とは何か、その算定条件と病院経営への貢献
- 抗がん剤投与設計・TDMなど、命に直結する高度専門業務の実態
- 持参薬確認からカンファレンス参加まで、医師・看護師の負担を減らす具体的な行動
- 病棟薬剤師ならではのやりがいと仕事の醍醐味
📌 本記事の対象について
本記事の内容は筆者が勤務した病院における働き方をもとにしています。すべての病院薬剤師が同一の業務をしているわけではありませんが、「病院薬剤師」という括りの中では大きな差はないため、一例としてご参照ください。なお、中央業務については別記事にまとめています。本記事は主に病棟業務に特化した解説です。
目次
病棟業務の全体像
病棟薬剤業務実施加算とは
病院薬剤師が病棟業務を行う根拠のひとつが「病棟薬剤業務実施加算」(診療報酬)です。薬局のように個々の調剤で点数を積み上げる形とは異なり、一定条件を満たすことで入院患者1人あたり週1回・120点(1,200円)を算定できます。
📋 算定条件のポイント
病棟ごとに担当薬剤師を配置し、その薬剤師(補助者も可)が週平均20時間以上かつ月80時間以上、担当病棟の薬剤管理業務に従事すること。この条件はGW・年末年始を含む通年で達成が必要です。
この加算の特長は、直接患者に指導していなくても処方チェックや医師・看護師への間接的な関与で算定できる点です。病院経営にとって安定した収益源となる一方、条件達成が難しく人手不足の病院では算定を断念するケースもあります。
注意点
施設基準を満たさない小規模病院では算定不可。中央業務に充てた時間は病棟従事時間に含まれないため、時間配分の管理が常に求められます。
🏆 加算の意義
病棟薬剤業務実施加算は、薬剤師が臨床現場で多職種と連携し、医療安全と有効性を高める契機となっています。患者・医療従事者双方にメリットがある加算といえるでしょう。
記録する9つの業務項目
加算の算定根拠として、いつ・どの業務を・何分行ったかをExcelで記録します。監査が入った場合はこの記録を開示します。
| # | 業務項目 |
|---|---|
| ① | 患者状況の把握 |
| ② | 他職種からの相談応需・情報提供 |
| ③ | 持参薬の確認と処方提案 |
| ④ | 新規開始薬剤の患者説明 |
| ⑤ | 安全管理が必要な薬剤の投与量・流量計算 |
| ⑥ | 抗がん剤・高カロリー輸液の調製 |
| ⑦ | 病棟薬品管理 |
| ⑧ | TDM関連 |
| ⑨ | カンファレンス |
業務内容を1つずつ解説
①患者状況の把握
電子カルテを使い、現在入院中の患者および当日・翌日以降に入院予定の患者の情報を事前に収集する業務です。疾患・治療方針・既往歴・使用中薬剤・薬物相互作用リスクなどを確認します。
💡 現場のリアル
担当病棟の診療科が固定されているため、慣れれば「この疾患なら注意薬はXX」と素早く判断できます。一方、ベッドコントロールの関係で普段扱わない科の患者が来ることもあり、その際は情報収集に時間がかかります。病棟業務の中で占める時間的割合は比較的大きい業務です。
②他職種からの相談応需・情報提供
医師・看護師からの質問や依頼に対応します。院内PHSを常時携帯しているため、中央業務中でも病棟から随時連絡が入ります。
| 相談元 | 相談内容の例 |
|---|---|
| 医師から | 腎機能値に応じた抗生剤の用量調節 / 培養結果をもとにした抗菌薬の選択 / 採血データに基づく処方修正の依頼 |
| 看護師から | 同一ルートでの複数薬剤投与の可否 / 薬の効能・用法の確認 / 錠剤が飲みにくい場合の代替対応(粉砕・簡易懸濁など) |
③持参薬の確認と処方提案
入院時に患者が持参する薬(他院・クリニック処方薬を含む)を把握し、電子カルテに内服情報として取り込む業務です。病棟業務時間に占める割合が最も大きい業務のひとつです。
他院処方薬は主治医が把握しきれないケースも多く、薬剤師が現病態にそぐわない薬を抽出して医師に報告し、中止・継続の判断材料を提供します。また、持参薬が不足している場合の院内代替薬の選定も薬剤師の役割です。
💡 薬剤師が担う理由
持参薬確認は薬剤師が行うほうが医師より迅速かつ正確です。院内代替薬の即時判断も薬剤師の専門性が活きる場面であり、緊急入院時でも人知れず内服情報を入力しておくことで医師・看護師の業務負担を大幅に軽減できます。
④新規開始薬剤の説明
副作用が出やすい・重篤化しやすい薬剤(抗がん剤、免疫抑制剤など)の開始時に、患者への説明を行います。初期症状の説明と、気になる症状が出たときの連絡方法を伝えることが目的です。
✏️ 現場の実情
患者数が多い急性期病院では、降圧薬や高脂血症治療薬など副作用リスクが比較的低い薬の説明は医師・看護師に委ねているのが実情です。すべての新規薬剤を薬剤師が説明するのは理想ですが、現場のリソースには限界があります。
⑤特に安全管理が必要な薬剤の投与量・流量計算
抗がん剤(化学療法)を中心に、身長・体重・腎機能・肝機能・基礎疾患などを考慮した投与設計を行い、医師に提案します。血中濃度管理が必要な抗生剤(バンコマイシン、テイコプラニンなど)も対象です。
抗がん剤はその危険性・複雑性から「レジメン」という管理システムで運用されています。たとえば食道がんに用いるFP療法(5-FU+シスプラチン)では、シスプラチンに伴う強い悪心に対する制吐薬がセットで紐付けられており、投与順・投与速度の設定ミスを防ぐ仕組みになっています。
ダブルチェックが必須の理由
抗がん剤は殺細胞性薬剤であり、正常細胞にも影響します。医師によるレジメン処方に対し、薬剤師が必ず投与量・検査項目の確認をダブルチェックする体制が医療安全の根幹です。
⑥抗がん剤・高カロリー輸液の調製
中央業務として実施しますが、担当病棟患者分の調製時間は病棟業務時間にカウントされます。
| 調製対象 | 調製環境 | 概要 |
|---|---|---|
| 高カロリー輸液(TPN) | クリーンベンチ(陽圧換気) | 高濃度糖液を含む輸液。消化器疾患などで長期間食事が摂れない患者に使用。細菌増殖リスクが高いため無菌調製が必須 |
| 抗がん剤 | 安全キャビネット(陰圧換気) | 調製者への被曝防止のため陰圧環境で調製。薬剤が外部に漏出しない構造 |
抗がん剤投与の流れ
- 1医師がレジメンをオーダー|前日までに投与計画を入力
- 2薬剤部で調剤・監査|投与量・検査項目をダブルチェック
- 3当日、医師が患者を診察|採血結果・バイタルを確認し投与可否を判断
- 4薬剤師が採血結果を再確認|腎機能・肝機能など投与設計に影響する値を精査
- 5医師が看護師へ投与指示を出す|薬剤部へ調製開始の連絡が入る
- 6薬剤師が安全キャビネット内で調製|陰圧換気環境で被曝を防止しながら混合調製
- 7調製後に監査→看護師へ渡す|最終確認後に病棟へ搬送
- 8看護師が患者に投与開始|投与中も副作用モニタリングを継続
⑦病棟薬品管理
救急カート薬・注射ストック薬・頓服薬の管理が主な内容です。
- 救急カート薬|急変時に使う蘇生用薬剤・器具をまとめたカート。薬剤師が定期的に期限チェックと数量確認を行います
- 注射ストック薬|当日処方分を病棟看護師がセットできるよう、頻用薬を病棟ごとにストック。毎日補充することで看護師の業務負担を軽減しています
- 頓服薬|嘔気・不眠などに備えて医師が事前に指示した薬剤。向精神薬に分類される眠剤は薬剤師が残数管理し、適宜補充します
⑧TDM(薬物血中濃度モニタリング)
TDMとはTherapeutic Drug Monitoringの略で、特定薬剤の血中濃度を定期的に測定し、効果と副作用のバランスを保つ投与設計を行う業務です。薬剤師が投与量・投与間隔・採血タイミングを設計し、医師に提案します。
| 対象薬剤 | 主なリスク・特徴 |
|---|---|
| バンコマイシン (MRSA治療薬) |
腎機能障害・レッドネック症候群などの副作用リスクあり。感染症の種類によって目標血中濃度が異なる。腎機能・体重・透析の有無によって投与量・間隔が細かく変わるため医師からの投与設計依頼が日常的に発生 |
| 免疫抑制剤 (タクロリムス・シクロスポリン・エベロリムスなど) |
臓器移植後の拒絶反応を防ぎつつ副作用を最小化するため、厳格な血中濃度コントロールが必要 |
⑨カンファレンス
医師のみ、または医師・看護師・薬剤師・栄養士・リハビリ職などが参加する多職種合同会議です。各職種が専門的見地から症例を評価し、治療方針を充実させることでミス防止と医療の質向上を図ります。
💡 薬剤師の役割
薬剤師は薬の専門家として、副作用の確認・代替薬の提案・新規開始薬の提案などを担います。担当病棟の患者に関するカンファレンスへの参加時間は病棟業務時間としてカウントされます。
病棟業務日誌の作成
1日の業務終了後、いつ・どの項目を・何分行ったかをExcelに記録します。所要時間は概ね10分程度ですが、病棟薬剤業務実施加算の算定根拠として非常に重要な記録です。監査が入った際にはこの日誌が根拠資料となります。
その他の病棟向け業務:勉強会・DI活動
上記9項目の「そのほか」として、担当病棟の看護師向け勉強会があります。その科でよく使われる薬剤の正しい使い方・副作用・注意点などを情報提供するDI(ドラッグインフォメーション)活動です。
🏆 DI活動の意義
病棟全体の薬剤知識の底上げが、医療ミスの低下と患者への医療の質向上に直結します。すべての病院で実施されているわけではありませんが、チーム医療の観点から重要な取り組みです。
病棟業務のやりがい
8年間病院薬剤師を続けてこられた理由のひとつは、医師・看護師と協力して治療に関わる「一体感」です。特に「必要とされている」という感覚が大きなモチベーションになっています。
患者情報を事前に整理し、医師に確認すべき点を抽出したり、持参薬を素早く確認して内服情報を入力したりすることで、医師・看護師から感謝される場面があります。
🏆 特にやりがいを感じる瞬間
採用外薬の院内代替薬を即座に提案できたとき。自分の判断で薬が変わり、それによって治療が円滑に進むという手応えは、薬剤師ならではの醍醐味です。緊急入院の慌ただしい現場で、薬剤師として黙々と動いて「助かりました」と言われる瞬間も格別です。
病棟・中央業務以外の活動
病棟・中央業務の枠を超えた活動も一部の薬剤師は担っています。地域住民向けの腎臓病教室での講演(薬部門担当)、学会発表、薬剤部内勉強会での登壇などがその例です。自らの知識・経験を外部に発信する機会は意外と多くあります。
まとめ
📋 病院薬剤師の病棟業務:この記事のポイント
- 病棟業務の根拠となる「病棟薬剤業務実施加算」は週20h・月80h以上の従事が条件
- 患者状況把握・持参薬確認が業務時間の大半を占める
- 抗がん剤の投与設計・TDMは命に直結する高度専門業務
- 救急カート・注射ストック薬・頓服薬の管理で看護師の負担を軽減
- カンファレンス参加・勉強会開催でチーム医療に貢献
- 「医師・看護師から必要とされる」ことが病院薬剤師最大のやりがい
就活の病院見学では、担当病棟の診療科・薬剤師配置人数・TDM対応の有無などを具体的に聞くと、その病院の病棟薬剤師業務のリアルがより深く見えてきます。ぜひ参考にしてください。