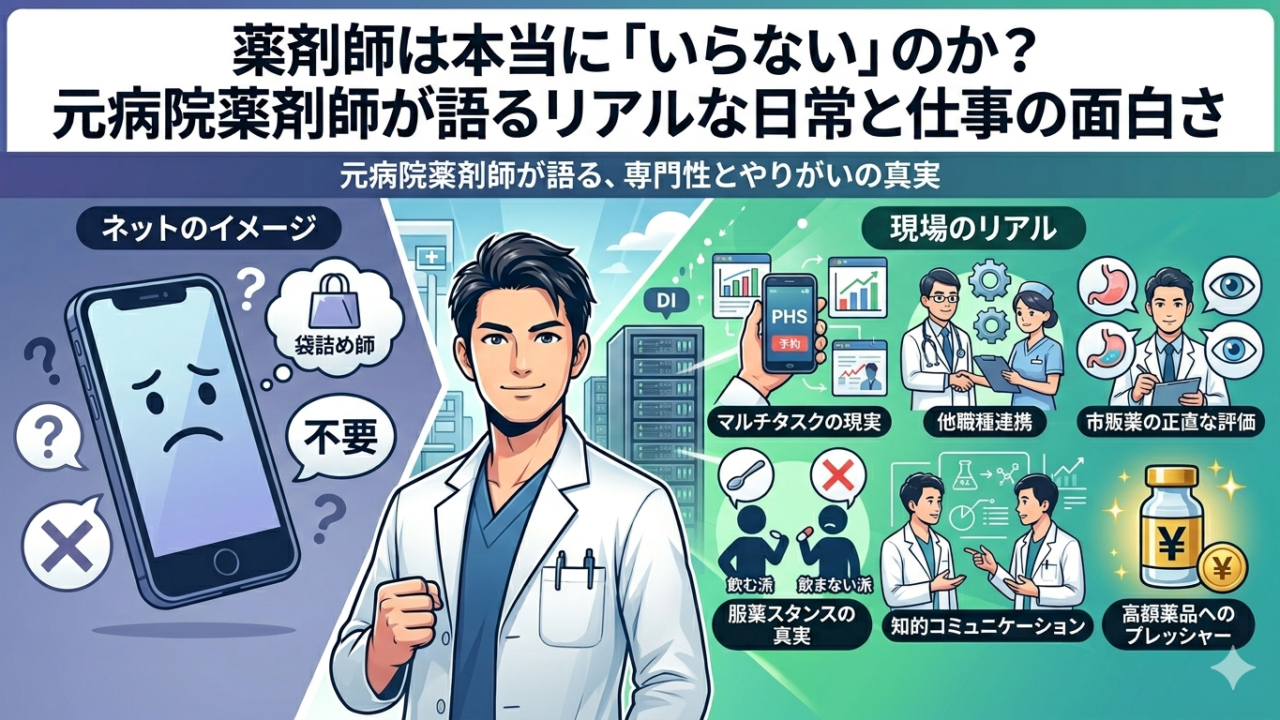
「薬剤師はいらない」「誰でもできる仕事」——インターネット上にはそういった言説が絶えません。ネガティブな声が目立つ一方で、実際の病院薬剤師の日常には、医療の最前線ならではの緊張感・専門性・そして人間的な葛藤が詰まっています。
本記事では元病院薬剤師の視点から、「世間のイメージとのギャップ」「他職種との関係性」「薬のプロとしての本音」という3つの軸で、現場のリアルを率直にお伝えします。
📋 この記事でわかること
- 病院薬剤師がネットのアンチコメントとどう向き合っているか
- 患者対応中に「別のことを考えてしまう」構造的な理由
- 薬剤師が市販薬(OTC薬)を正直どう評価しているか
- 医師・看護師に萎縮してしまうリアルな現場事情
- 薬剤師の「飲む派・飲まない派」が生まれる背景
- 薬学トークが職業的コミュニケーションとして機能する理由
- 高額薬品を扱うプレッシャーと、それに慣れていく過程
目次
① ネットのアンチコメントとメンタル管理
「薬剤師」と検索すると、「いらない」「税金の無駄」といったワードが上位に出てくることは珍しくありません。新人の頃は、こうした言葉が思いのほかメンタルに響いたものです。
「1級袋詰め師」というコメントには思わず笑いましたが、薬剤師の業務は調剤だけにとどまりません。特に病院薬剤師の場合、医師・看護師の業務軽減や多職種連携による治療の円滑化が主要な役割のひとつです。薬局薬剤師と病院薬剤師では、患者との関わり方や業務の性質が大きく異なる点も、世間のイメージとのギャップを生む要因のひとつと考えています。
💡 現場の感覚
実際の患者対応の中では、ネガティブな空気はほとんど感じません。「ありがとう」と声をかけてくださる方も多く、ネット上の意見はあくまで一部の声であると理解するようになりました。アンチコメントに一喜一憂するのではなく、日々の勉強と患者への貢献を積み重ねることが、最終的な答えになると考えています。
② 患者対応中も「次の業務」を意識せざるを得ない現実
薬剤師の服薬指導・情報収集は、基本的に端的かつ目的指向的に行われます。それには理由があります。PHSへの医師からの呼び出し、時間帯ごとに区切られた病棟業務と中央業務の切り替え、MRとのアポイント——日常的にマルチタスクを求められる環境の中で患者対応が行われているからです。
孫の話や日常の雑談が30分近くに及ぶ場合、後の業務に影響が出るのも正直なところです。「こちらが把握したい情報への軌道修正が大変だな」と感じてしまうことも、ゼロではありません。
💡 薬剤師が確認したい主な情報
- 現在の症状・体調変化
- 服薬状況(飲み忘れ・自己判断での中止など)
- 副作用の疑いがある症状
- 飲食・喫煙・アレルギーなどの生活習慣
これらを優先的に共有していただけると、より精度の高い指導と医師へのフィードバックが可能になります。薬剤師が「話を聞いてくれない」と感じられることもあるかもしれませんが、その背後には業務構造上の制約があることをご理解いただけると幸いです。
③ 市販薬(OTC薬)は意外と優秀——薬剤師の正直な評価
普段は処方箋が必要な医療用医薬品を扱っているため、市販薬に目を向ける機会は少なくなりがちです。しかしドラッグストアで棚を眺めると、特に消化器系と眼科系の市販薬の成分バリエーションの豊富さには毎回感心させられます。
| カテゴリ | 評価 | コメント |
|---|---|---|
| 消化器系(胃痛・胃もたれ・下痢・便秘) | ★★★★★ | 症状別の選択肢が充実。適切に選べばクリニック受診なしでセルフケアが完結するケースも多い |
| 眼科系(疲れ目・充血) | ★★★★★ | 疲れ目は医療保険の対象外のため処方薬の選択肢が限られる。市販の疲れ目用目薬は栄養・保護成分が豊富で、むしろ市販薬が優れている局面がある |
| 風邪薬・解熱鎮痛薬 | ★★★☆☆ | 成分は処方薬と共通するものも多い。ただし配合剤が多く、不要な成分を摂取するリスクも |
🏆 目薬を選ぶときの目安
500円前後の製品は含有成分の種類や濃度が限られるケースがあります。本格的な疲れ目対策には1,000円以上の製品を選ぶことで、より多くの有効成分を期待できます。ただし、持病がある方や他の薬を服用中の方は、購入前に必ず薬剤師にご相談ください。
④ 医師・看護師へのリスペクトと、それでも緊張する場面
病院医療における診療の主体は医師・看護師です。専門用語で「メディカル」と「コ・メディカル」という区分が存在しますが、現場では看護師は事実上、医師に並ぶ中心的な職種として機能しています。薬剤師はその構造の中で、サポート的な役割を担っています。
薬学的観点からの処方提案・副作用モニタリング・薬物療法の効率化——これらは医師・看護師の業務を「減らす」のではなく、「支える」ための働きかけです。とはいえ、オペ中の外科医や多忙な看護師に薬剤に関する確認を取る場面では、相手の状況を読みながら慎重にアプローチする必要があります。
薬剤師が萎縮しやすい場面
処置中や急変対応中に割り込むタイミングの判断は、今でも緊張を伴います。「正しい提言をする責任」と「現場の流れを尊重する配慮」のバランスを常に意識しながら業務にあたっています。電話確認のたびに少し緊張するのは、相手の業務への敬意の表れだと捉えるようにしています。
⑤ 薬剤師でも「飲む派・飲まない派」に分かれる理由
薬のプロが必ずしも薬を積極的に服用するとは限りません。薬剤師の間でも、服薬に対するスタンスははっきりと二極化しています。
積極的に飲む派:薬の作用機序を理解しているからこそ、自分の症状に合った薬を選び、実体験として副作用や効果感を把握することを重視します。患者への説明にも経験が活きます。
慎重に飲まない派:副作用リスクを正確に知っているからこそ、軽微な症状に対してはリスク・ベネフィットを慎重に判断し、服薬を控えます。
💡 筆者のスタンス(積極的に飲む派)
実際に服用することで、不快な味・服用後の感覚・副作用の出方を把握し、その経験を患者へのインフォームドな指導に活かすようにしています。「あの薬は確かに苦いですが、こうすると飲みやすい」という一言は、経験があってこそ言えるものです。医師にも同様の傾向が見られ、どちらのスタンスも専門知識に基づく合理的な判断です。
⑥ 薬学トークは最高の職業的コミュニケーション
薬剤師は、本質的に薬のエキスパートです。新薬が登場するたびに作用機序を掘り下げ、薬価動向を分析し、既存薬との代替可能性を推測する——こういったトークが、同業者との間で自然に盛り上がります。
同じ「薬の重要ポイント」でも、腎機能への影響を重視する薬剤師もいれば、相互作用や服薬アドヒアランスを優先する薬剤師もいます。専門領域の違いが、議論の深みをつくるのです。
📋 薬学トークの典型的なテーマ
- 新薬の作用機序と既存薬との差別化ポイント
- 薬価改定の動向と臨床現場への影響
- 教科書的には重要だが実臨床ではほぼ使われない薬の話
- 学生時代の研究・得意科目・苦手科目の回顧
- 不味い薬・飲みにくい薬の実体験レポート
一般の方から見ると不思議かもしれませんが、これは高い専門性を持つ職種ならではの知的コミュニケーションです。こうした情報交換が、日々の臨床判断の精度を高める土台にもなっています。
⑦ 高額薬品へのプレッシャーと、慣れていく過程
近年の医療高度化に伴い、1バイアル(瓶)あたり50〜100万円を超える薬剤も珍しくなくなりました。新規薬剤が院内採用されるたびに管理上の注意点が共有されますが、桁違いの薬価には当初、誰もが一瞬、手が止まります。
高額薬品を扱う際の緊張ポイント
輸液などとの混注(混合調製)の際には、外箱から取り出して一定の動線上を移動させる必要があります。慌ただしい業務の中で「100万円の瓶」を持ち運ぶ緊張感は、慣れるまでは独特のものがあります。破損・廃棄ロスは病院の直接損失となるため、適切な保管・取り扱いは薬剤師の重要な責務のひとつです。
しかしルーティン業務として繰り返すうちに、適切な緊張感を保ちながらも冷静に扱えるようになっていきます。過度な萎縮は、むしろミスを誘発しかねません。「最大限の注意を払いつつ、動じない」——これが高額薬品を扱うプロフェッショナルとしての在り方だと感じています。
🏆 まとめ:病院薬剤師の日常のリアル
ネットのイメージと現場の実態には大きなギャップがあります。薬剤師は「薬を渡すだけ」の職種ではなく、多職種連携・薬学的管理・患者教育を担うプロフェッショナルです。現場の緊張感・葛藤・専門的な面白さ——その全てが、この仕事の醍醐味でもあります。